Що таке цукровий діабет?
Цукровий діабет (ЦД) — це хронічне захворювання підшлункової залози, зумовлене абсолютною або відносною недостатністю інсуліну (гормону підшлункової залози, який знижує рівень глюкози крові), що призводить до порушення процесів обміну в організмі (вуглеводного, білкового, жирового,
водно-сольового).
Перші ознаки
Але діабет може протікати безсимптомно!!!
Типи цукрового діабету
Існує кілька типів цукрового діабету: цукровий діабет 1 і 2 типу, гестаційний діабет (під час вагітності) та інші специфічні типи ЦД, серед яких можна зазначити MODY-діабет, LADA-діабет (аутоімунне ураження ß-клітин підшлункової залози у дорослих), панкреатогенний діабет (як наслідок хвороби екзокринної частини підшлункової залози), діабет новонароджених, діабет, спричинений лікарськими засобами або хімічними речовинами.
Про 1-й і 2-й тип розповім детальніше на наступній сторінці
Цукровий діабет 1 типу
Цукровий діабет 1 типу (ЦД 1) — абсолютна (кількісна) недостатність інсуліну. Тобто з якихось причин підшлункова залоза перестає виробляти потрібну для організму кількість інсуліну.
Причини розвитку захворювання
Внаслідок аутоімунного процесу (порушення у роботі імунітету, клітини якого атакують здорові клітини організму) ß-клітини підшлункової залози руйнуються. Точні причини такої агресії до цього часу не встановлені. Результатом є абсолютна інсулінова недостатність. Зменшення числа ß-клітин (або повне зникнення) веде до повної інсулінозалежності. Замісна інсулінотерапія за таких обставин є життєво необхідною. Щоб почався аутоімунний процес, необхідна наявність генетичної схильності, дія провокуючих факторів (перенесена вірусна інфекція, приймання ліків, вплив токсичних, хімічних речовин, стресу та ін.), а також наявність аутоантитіл.
ЦД 1 типу зустрічається у дітей та молодих людей у віці до 40 років. Проте аутоімунні порушення можуть виникнути в будь-якому віці.
Характерна «яскрава» клінічна картина початку захворювання з вираженими симптомами гіперглікемії: зниження ваги тіла, слабкість, спрага, виділення великої кількості сечі, наявність ацетону в сечі, запах ацетону в повітрі, що видихається, за відсутності своєчасної медичної допомоги — розвиток кетоацидозу (ДКА), кетоацидотичної коми.
Лікування полягає в застосуванні інсулінотерапії, що поєднано із навчанням, з акцентом
на ефективний самоконтроль.

Цукровий діабет 2 типу
Цукровий діабет 2 типу (ЦД 2) — відносна недостатність інсуліну. Цей тип діабету означає те, що власний інсулін є, але під впливом певних факторів він не виконує свою функцію належним чином — погіршується чутливість організму до інсуліну (інсулінорезистентність).
Причини розвитку захворювання
Здебільшого розвиток ЦД 2 типу пов’язаний із наявністю надмірної ваги/ожирінням. Найчастіше захворювання виникає після 40 років, проте ЦД 2 може діагностуватися серед дітей, підлітків та молодих людей. А причиною цьому є саме поширеність проблеми ожиріння. Тому групу ризику складають люди з низьким рівнем фізичної активності, надмірною масою тіла, сімейним анамнезом ЦД 2 типу, наявністю предіабету, артеріальною гіпертензією, гестаційним діабетом в анамнезі, жінки, які народили дітей вагою >4 кг.

Способи контролю ЦД
∙ Визначення рівня глюкози крові
за допомогою глюкометра
∙ Безперервний моніторинг рівня глюкози
крові (не скасовує використання
глюкометра)
∙ Аналіз сечі на кетонові тіла
∙ Аналіз крові на глікозильований
гемоглобін (HbA1 с) — показує середнє
значення цукру в крові за тривалий
період (до 3 місяців)
∙ Вимірювання ваги та артеріального тиску
∙ Контроль ліпідного профілю (ліпідограма).
Самоконтроль ЦД допоможе вам оцінити ефективність підібраного лікування (як медикаментозного, так і немедикаментозного — дієта, фізичне навантаження) та, за необхідності, скорегувати цукрознижувальну терапію, внести зміни в раціон харчування тощо.

Діабет — захворювання, що вимагає постійного контролю. Тож глюкометр — це перший помічник людини з діабетом у цьому розумінні. Якщо ви прагнете мати компенсований ЦД та уникнути розвитку ускладнень, слід регулярно контролювати рівень цукру в крові для подальшої корекції харчування, способу життя та режиму цукрознижувальної терапії.
Глюкометр — невеликий пристрій для визначення рівня
глюкози в крові. Має дисплей, що показує рівень глюкози
в крові, а також отвір для введення тест-смужок.
РЕКОМЕНДАЦІЇ З ХАРЧУВАННЯ ПРИ ЦД
Вуглеводи
Вуглеводи — основне джерело енергії для організму. При їхньому розщепленні утворюється глюкоза. Мозок та м’язи найбільш залежні від глюкози: використовують її як «паливо». Якщо організмом не витрачено всю глюкозу, вона запасається в печінці та м’язах у вигляді глікогену.
Зважаючи на кількість структурних одиниць, вуглеводи поділяють на прості та складні.
Прості (чи «швидкі») вуглеводи легко розщеплюються та повністю засвоюються організмом.
Відповідно, вони швидко підвищують рівень цукру в крові. До таких вуглеводів належать моносахариди та дисахариди
Складні (вони ж «повільні») вуглеводи мають у своєму складі десятки, сотні та більше моносахаридів, які поєднані між собою різними зв’язками. Внаслідок довготривалості періоду засвоєння організмом таких вуглеводів (полісахаридів), цукор у крові підвищується повільно.
З діабетом дуже важливо вміти вести підрахунок вуглеводів
Підрахунок вуглеводів є необхідним, адже на певну кількість спожитих
вуглеводів потрібна певна кількість короткого інсуліну — приблизно 1–1,5
одиниці інсуліну на 10–12 грамів вуглеводів. Доза інсуліну підбирається
індивідуально: ймовірно, комусь знадобиться 0,5 ОД інсуліну на 10 грамів
з’їдених вуглеводів, а комусь — 2,0 ОД. Щоб утримувати рівень цукру крові в
межах нормальних значень, необхідно розуміти: скільки вуглеводів плануєте
з’їсти та, відповідно, скільки інсуліну потрібно на цю кількість вуглеводів.
Існують спеціальні таблиці БЖВ (білки, жири, вуглеводи) з інформацією щодо
кількості вуглеводів на 100 грамів продукту (Пункт 3.3 -> Таблиця ГІ,
калорійності та БЖВ). Сьогодні така інформація знаходиться у вільному
доступі, в мережі Інтернет, зокрема. Зазвичай виробники
вказують на пакуванні кількість вуглеводів в 100 грамах певного продукту

ІНСУЛІНОТЕРАПІЯ
Інсулін (від лат. Insula «острів») — гормон, що виробляється бета-клітинами острівців Лангерганса підшлункової залози. Дія інсуліну так чи інакше стосується практично всіх обмінних процесів в організмі, але, головним чином, спрямована на регуляцію вуглеводного обміну.
Інсулін сприяє проникненню глюкози в клітину, щоб надалі організм міг скористатися нею
як джерелом енергії. Якщо виникає нестача інсуліну (або його роботу порушено), то глюкоза
не трансформується в енергію — накопичується в крові, впливаючи на функціонування всього
організму.

Підшлункова залоза здорової людини виробляє інсулін у безперервному режимі зі швидкістю 0,25–1,5 ОД в годину, щоб підтримувати нормальний рівень глюкози в крові в проміжках між вживанням їжі та вночі. Варто зазначити, що після вживання їжі швидкість вироблення інсуліну
різко зростає.
Для людини з цукровим діабетом 1 типу (за певних обставин і 2 типу) єдиним способом підтримувати нормальний рівень глюкози в крові є введення інсуліну пожиттєво.
Цікаве про інсулін і його правила використання
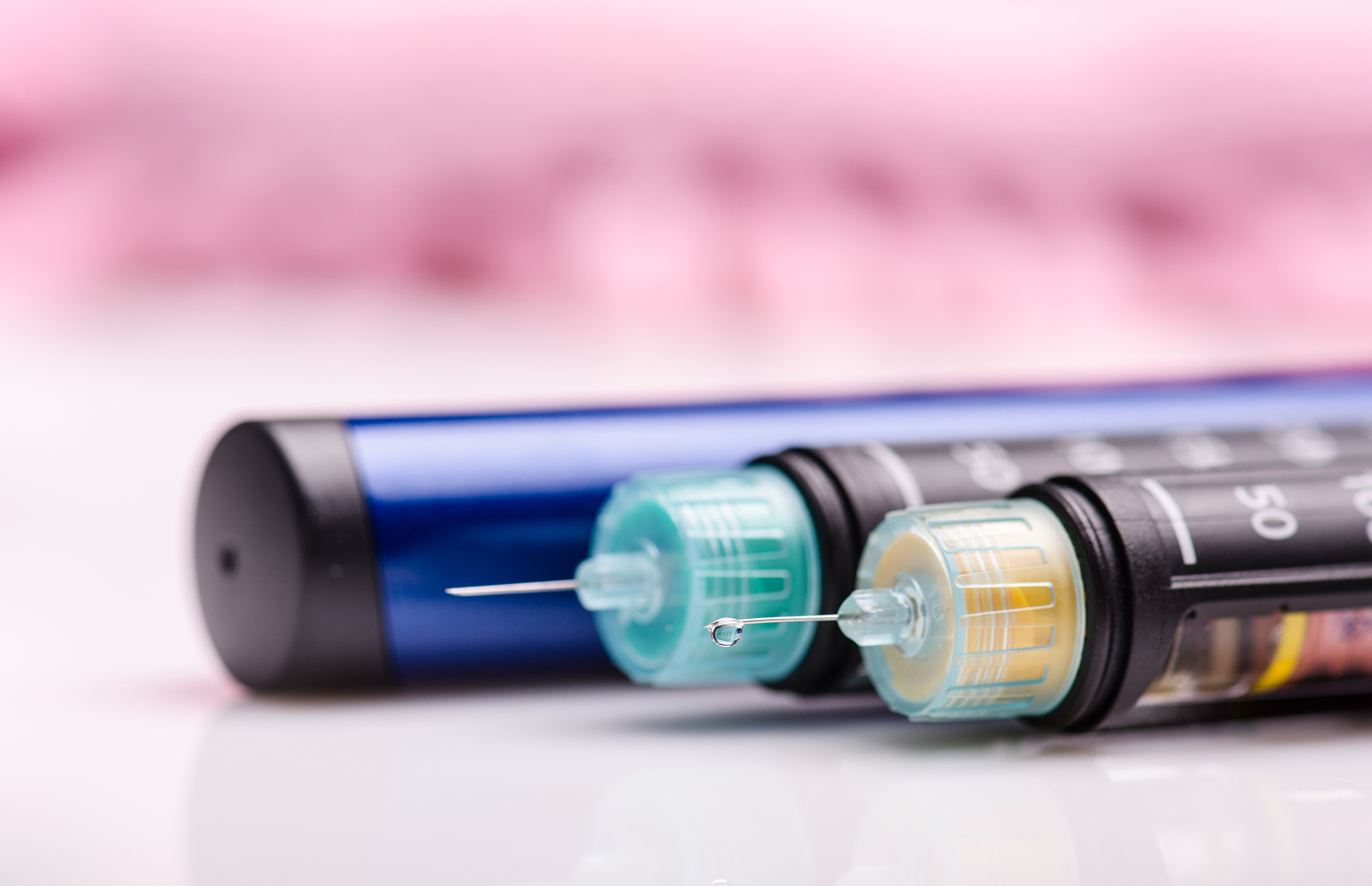
Засоби введення інсуліну (пристрої)
- Інсуліновий шприц
- Шприц-ручка
- Інсулінова помпа
ГІПОГЛІКЕМІЯ
Стан, пов’язаний зі зниженням рівня глюкози в крові (≤3,9 ммоль/л). Якщо у здорової людини знижується рівень цукру
крові, швидкість продукції інсуліну падає, а з печінки в кров починає надходити глюкоза.
Отже, рівень цукру підвищується — гіпоглікемія не настає.
Причини розвитку гіпоглікемії:
- Передозування інсуліном
- Порушення техніки ін’єкції інсуліну
- Пришвидшення швидкості всмоктування інсуліну
- Пропуск приймання їжі
- Вживання алкоголю
- Голодування
Гіперглікемія
Підвищення рівня глюкози в крові понад встановлені норми (вище 7,0 ммоль/л натще з венозної крові, вище 11 ммоль/л через 2 години після вживання їжі).
Високий рівень глюкози крові — гіперглікемія — є вкрай небезпечним станом через ймовірність ризику розвитку судинних ускладнень. За умови частих (хронічних) гіперглікемій всі органи отримують ураження, оскільки живлення кожного з них відбувається через судини. Особливо страждають нирки, сітківка ока, судини серця та нервової системи, судини ніг.
Причини гіперглікемії:
- Недостатня доза інсуліну
- Пропуск введення інсуліну
- Перекус без введення інсуліну
- Вживання надмірної кількості вуглеводів
на фоні звичайної дози інсуліну
Published: Feb 28, 2023
Latest Revision: Feb 28, 2023
Ourboox Unique Identifier: OB-1424007
Copyright © 2023